| 生物精神医学者は、脳内の化学作用を変えることによりうつ病を緩和する効果を示した最初の薬は、リチウムとイミプラミンであるとよく言います。イミプラミンは最初の三環性抗うつ剤です(1950年代に開発され、三環系薬剤は多幸性を起こすことなく気分を“正常化”することができるということで大歓迎されました)。しかし、ある意味では甲状腺ホルモン剤がいちばん古いうつ病治療薬の一つであります。 |
| 1890年に、スペインの医師が重症の甲状腺機能低下症に罹っている36歳の女性の皮下にヒツジの甲状腺を植え込みました。すぐにその患者の症状と外観に改善が認められました。この実験を受けて、George Murray博士が翌年ヒツジの甲状腺から液体を抽出しました。彼はこの液体を重症の甲状腺機能低下症患者に注射して、目を見張るような結果を出しました(1)。 |
| 動物の甲状腺からの抽出物が不活発な甲状腺の身体的、精神的影響を元に戻すことができるという発見は、甲状腺疾患の歴史の中で最初の飛躍的な前進でした。重症の甲状腺機能低下症から一種の精神異常を来たしたというような極端な症状のため、入院させられていた患者がこの抽出物を飲んで正気を取り戻したのです。突然、不活発な甲状腺-かつては致命的な病気であったものが、コントロールできる病気となり、罹患した人も正常な生活を送ることができるようになったのです。 |
| その後、甲状腺の乾燥抽出物の錠剤が作られるようになり、甲状腺機能低下症患者に対し、より安定性のある甲状腺ホルモン補充ができるようになりました。乾燥甲状腺は、Armour Thyroid<注釈:日本では乾燥甲状腺末、チラーヂン末、チレオイド錠>として市販されましたが、それは動物の甲状腺から取られたものでした。それはサイロキシン(T4)とその副産物であるトリヨードサイロニン(T3)を含んでいます。1970年代始めまで、Armour Thyroidはもっとも広く使われていた甲状腺ホルモン錠でした。 |
| 天然のArmour Thyroidを処方し続けている医師がいるとしても(主に甲状腺ホルモンの2つの主要なタイプを含んでいるという理由で)、今ではほとんどの医師が合成した形のT4(サイロキシン)で不活発な甲状腺の治療を行う方を好んでいます(2)。この形のホルモンは体内で活動する時間が長く、そのT4の一部はより強力なT3に転換します。1950年代に合成T3が利用できるようになりましたが、医師は甲状腺機能低下症の治療にはあまり効果がないことを見出しました。なぜなら、T3では血液中の甲状腺ホルモンレベルの変動が大きすぎて、合成T4錠に比べ、体内で活動する時間がはるかに短いためです。 |
| しかし何年にもわたって、多くの精神科医が抗うつ剤だけではうまく反応しない大うつ病の患者の治療に従来の抗うつ剤とT3を合わせて使ってきました(3)。電気ショックで治療を受けたうつ病患者でさえ、T3を飲むことで効果が上がるように見えたのです。T3を投与すると、これらの患者に必要な電気ショックの回数が減り、そのためこの治療が原因で起こる認知障害を避けることができるからです。 |
| 1990年代には、プロザックやゾロフト(R)のような選択的セロトニン再取り込み阻害剤(SSRI)のような従来の抗うつ剤と合わせてT3をうつ病の治療薬として使用したり、再評価することに対する精神科医の間での興味の急激な高まりが見られました。 |
| ノーマは、私がうつ病に対する解決法をT3に見出した最初の患者です。45歳の弁護士であるノーマは離婚して、2人の思春期の子供の監護権を分担しています。ノーマによれば、最初に病気になった時、ベッドからでるのはただ息子のためという理由だけでした。ノーマは快活でエネルギッシュ、そしてあふれるばかりの知性を持つ女性から落ち着きのない、いくぶん投げやりな人間に変わってしまいました。私が彼女と出会う3年前に、ノーマは病気に陥らせるような何らはっきりした出来事もないのに、重症の臨床的うつ病になってしまいました。彼女がかかった精神科医は従来の抗うつ剤で治療したのですが、彼女の疲労と精神的苦悩は続いていました。 |
| ノーマは執拗に元の正常な状態に戻る方法を探し続け、甲状腺ホルモンバランスの乱れを検査してくれるよう強く要求するようになりました。ノーマは甲状腺が彼女の病気の鍵を握っていると確信したのです。教養のある女性ですから、彼女は甲状腺ホルモンバランスの乱れの症状とと彼女が苦しんでいる疲労や喜びがないという症状との間の類似性にすぐ気が付きました。しかし、甲状腺ホルモンの検査では彼女の甲状腺は正常に働いており、なかなかよくならない彼女の症状の原因ではないということが示されたのです。 |
| ノーマの血液検査は正常であったのですが、私は彼女がここ6ヶ月飲んできたプロザックに加え、合成T3(サイトメル)を処方しました。この3年間で初めて、ノーマは以前の自分の感覚を取り戻しました。無力感や疲弊、そして孤立感はなくなりました。 |
| ノーマの内分泌系はどこも悪くありませんでした。彼女の症状は、脳がセロトニンやノルアドレナリン、また甲状腺ホルモンもですが、そのような生化学物質を使う際に混乱があったために起こったのです。ノーマの甲状腺は悪くありませんでしたが、ホルモンを脳に分布させ、必要なところに送るメカニズムが不十分だったのです。これが彼女が甲状腺ホルモン剤で化学物質を補うことが必要だった理由です。 |
| ADHD(注意欠陥多動障害)とうつ病における甲状腺ホルモンの役割 |
| サイロキシン(T4)は甲状腺で作り出される主要な甲状腺ホルモンですが、4個のヨード原子を含む分子量の小さなものです。多くの臓器(脳を含む)の細胞内で、うまく制御されたプロセスにより、サイロキシンからヨードを失わせ、はるかに強力なホルモンであるT3を生じます。脳内では、おそらく他のどの臓器内よりそのプロセスが多く働いていると思われ、T4よりむしろT3の方が細胞機能調節に欠かせないホルモンの形であると思われます。精神機能を適切に保つには、脳内に存在するT3の量が最適な範囲内にとどまっていなければならないため、T4からT3へ転換する重要なプロセスに変動があると、精神への影響は避けられません。 | |||
| 甲状腺システムはもっとも厳密かつ精密に制御された体のシステムの一つです。甲状腺ホルモンを脳内に送り込む、あるいは分散する途中でごくわずかな変化が生じると、気分や感情、注意力、および思考に大変な影響を与える可能性があります。T3の送り込みに問題があると、甲状腺が正常に機能している人にうつ病から注意力欠如に至る障害を引き起こすことがあります。神経科学者はT3が脳の機能を実に様々な方法で調節しており、脳内の化学作用が原因で起こる症候群は、甲状腺が正常に機能している人の脳内甲状腺ホルモンレベルが変化したことによって起こる可能性があると言っております。 | |||
| 例えば、研究者が最近、アルコール中毒と甲状腺ホルモンバランスの乱れの間につながりがあることを発見しました。ベルリンのフリー大学の研究者であるAndreas Baumgartnerは、ラットとアルコールを使った実験を行いました(4)。彼は動物の小脳扁桃でT3の不活性化が遅くなることを見出しました。小脳扁桃は感情や感覚知覚、および“報酬記憶”に主要な役割を果たす脳の領域です。そして動物はアルコールに対する行動的依存が大きくなりました。要するに、ラットと同様に、人でも脳のその領域でT4からT3がより多く作り出されれば、アルコール中毒になりやすくなる可能性があるということです。慢性アルコール中毒のため、脳の一部の領域でT3レベルが高くなることがいらつきや攻撃性、発汗、そして震えなどのようなアルコール中毒患者がよく経験する精神的、身体的症状の原因の一端である可能性があります。精神甲状腺学の分野では、もう一つの大きな突破口がありましたが、それは脳内の甲状腺ホルモンバランスの乱れが注意欠陥多動障害(ADHD)を起こすことがあるという発見です。 | |||
| 25歳のシンシアは、甲状腺ホルモンレベルが上がり、TSHレベルもわずかに高いということで家庭医から紹介されてきました。 | |||
| 彼女は仕事中に集中できず、じっとしていることもできないために、定期的に職を変えておりました。 | |||
| シンシアは子供の頃より注意欠陥多動障害に罹っておりましたが、医師が彼女の注意欠陥と甲状腺を結び付けて考えたことはなかったのです。 彼女が言うには |
|||
|
|||
| シンシアの病気は家族性、つまり遺伝的に脳内の甲状腺ホルモンバランスの乱れを引き起こす“甲状腺ホルモン不応症”と呼ばれるものに関係していることが判明しました。これらの患者では、遺伝的欠陥のため、脳や脳下垂体そしてその他の臓器内で甲状腺ホルモンが効率的に働きません(5)。したがって、血液中の甲状腺ホルモンのレベルは高いのですが、実際には脳がホルモン欠乏状態になっており、その結果注意欠陥になると思われます。 | |||
| ADHDのある子供の親族もこの病気に罹るリスクがはるかに高いようです。親族の中には反社会的あるいはうつ病であるとみとめられている人がおり、おそらく脳内でのT3の働きが如何にも悪いことが原因であると思われます。この病気に罹っている成人では不安レベルが高い傾向があり、薬物中毒になることも多いのです。 | |||
| 脳下垂体の甲状腺ホルモンに対する感受性低下(血液中の甲状腺ホルモンの量を正しく感じることができない)のため、TSHレベルが高くなり、甲状腺がさらに多くの甲状腺ホルモンを作るようになります。矛盾しているようですが、甲状腺ホルモンレベルは高いのに、これらの患者の多くは不活発な甲状腺機能の症状を呈し、多動性も出ることが非常に多いのです。 | |||
| 全身臓器に対する甲状腺ホルモン不応のある患者(全身型甲状腺ホルモン不応症)では、甲状腺ホルモンレベルがノルアドレナリンのような他の化学伝達物質に影響を与えることがあり、それがADHDの犯人の一つだと考えられています。そのような患者では、注意力散漫や落ち着きのなさのような行動的症状がT3治療で改善されることがあります。甲状腺ホルモン治療は単独で、あるいは他の薬と組み合わせて、脳内のノルアドレナリンレベルの調節に使うことができます。T3の化学的類似物質であるトリヨードサイロ(T3)酢酸が、最近この障害の治療に有効であることがわかりました(6)。 | |||
| <第5章>で、化学物質であるノルアドレナリンが脳内で伝達物質として働き、その機能を十分果たすために甲状腺ホルモンが欠かせないということを述べました。実際、脳内でいちばん高いレベルのT3が作られるのは、ノルアドレナリンがいちばん多い領域内です(7)。 脳の領域内での甲状腺ホルモンとノルアドレナリンにこのように顕著なオーバーラップがあることから、体が十分にT3を作り出さない場合や脳内にちょうどよい量のT3が送り込まれない場合に、ノルアドレナリンを効率よく働かせるためにT3の補充が必要である理由の説明になります。 | |||
| うつ病患者の多くで、最初に起こる問題が、甲状腺は適切なレベルの甲状腺ホルモンを作り出しているのに、脳内でのT3レベルが低いか、あるいは異常な分布である可能性があります。この理由はT4からT3への転換率が低いか、T3が脳を効率的に機能させる作用を生じる能力がないためだと思われます。研究では、正常な場合にT4を血液中から脳へ運ぶトランスサイレチンという蛋白質のレベルがうつ病患者では下がっているという結論も出ました(8)。T3を使った治療で、脳のT3を増強するためのこれら送達や転換の問題を回避でき、そのためうつ病が治るのです。 | |||
| これがおそらくアニタに起こったことだと思われます。彼女は私が治療した患者の一人で、最初従来の抗うつ剤に反応しませんでしたが、その後T3を加えたところほとんど奇跡と言ってよい程の反応を見せました。数ヶ月後、彼女のうつ病が治った時に、私は彼女に出していたゾロフトを中止しましたが、T3治療は続けました。彼女が合成T3だけを飲んでいる間、うつ病の再発はありませんでした。うつ病の誰もがそうだとは限りませんが、彼女のケースでは、うつ病の主要原因がおそらく十分な量のT3を作れなかったことにあると思われます。このためにT3それ自体が最終的に長期的な気分の安定をもたらしたのです。 | |||
| 脳内化学物質の主な原因がT3より、むしろノルアドレナリンやセロトニンレベルの減少にあるとしても、脳内のT3レベルも複雑な脳内化学物質の相互作用のため、やはり下がります。したがって、ノルアドレナリンまたはセロトニンレベルの低下を伴ううつ病患者には、脳のある領域でのT3の含有量の低下もあるのです。要するに、脳細胞内のノルアドレナリンまたはセロトニンのどちらかのレベルが低いためにうつ病に罹った患者は、血液中の甲状腺ホルモンレベルが正常であっても脳が甲状腺機能低下症になるのです。セロトニン低下、またはアドレナリン低下により起こったうつ病のある程度は、少なくとも部分的な脳細胞内のT3低下が原因である可能性があります。事実、抗うつ剤はある程度、正常なT3レベルに治すことにより、効き目を発揮するのです(9)。 | |||
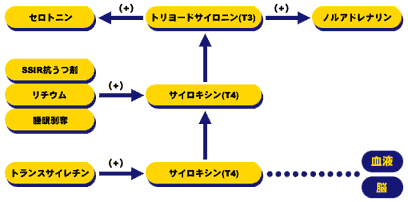
| 例えば、SSRIであるフルオキセチン(プロザック)は脳細胞内でのT4からT3への転換を増加させます。そのため、脳内でT3が十分に利用できるようになります。次にこれがセロトニンを上昇させます。その他のうつ病治療薬(リチウム、カルバマゼピン、およびデシプラミン)、また睡眠剥奪のような薬剤を使わない治療でも、脳内のT3レベルを増加させ、正常なセロトニンレベルにすることによって、ある程度の効果を生み出しているようです。 以下の図にT3が正常な脳内化学作用を維持する上で果たす役割とどのようにしてT3治療が抗うつ剤の効果をフルに発揮させるのかということを示しております。 | |||
|
|||
| 最近の研究では、T4がわずかに高く、TSHレベルが低くなっている患者は抗うつ剤にT3を付け加えると反応しやすくなるということが示唆されております(10)。これらの変化は脳内にいくぶんT3が足りないということと一致しております。<第5章>では、セロトニンの低下によるものであれ、T3産生の減少によるものであれ、うつ病の際にどのように視床下部や脳下垂体が甲状腺を刺激して、もっと甲状腺ホルモンを作らせるようになるかを見てまいりましたが、脳内で使えるT3が減少することが甲状腺システムの活性化を起こすのです。これはT3欠乏を治すようにデザインされているからです。患者がT3を与えられると、うつ病の症状はよくなり、T4は下がり、TSHは元の正常値に上がります。 | |||
| メリッサのケースを考えてみましょう。彼女は数種類の抗うつ剤を試しましたが、どれ一つとして彼女のうつ病を治すことはありませんでした。T3を治療に加えて初めて彼女のうつ病が治ったのです。この抗うつ剤に対する抵抗性は脳内のT3レベルの低下がずっと続いていたせいである可能性が高いのです。 ご主人と離婚した後、彼女はこう言いました。 |
|||
|
|||
| メリッサのうつ病はアナフラニルによる治療で、最初の数ヶ月は改善と一時的な治癒を見ましたが、症状が戻ってきました。おそらくT3のレベル低下が続いていたためと思われます。合成T3を5マイクログラム1日3回足して飲むようにしたところ、メリッサのうつ病は消え去りました。 | |||
| 「甲状腺ホルモンの錠剤は私にとっては奇跡です」と彼女は言いました。「今ではまったく別人になったようです。甲状腺ホルモン剤を飲み始めて、私にはエネルギーが出始めました。朝起きる時も気分がいいし、自尊心も戻ってきました。前よりよく眠れるようになりました。不安もおさまりました。気分の変動も前よりよくなりました」 |
| うつ病治療におけるT3のいちばんうまい使い方 |
| ノーマやメリッサは甲状腺ホルモンの効果がある臨床的うつ病あるいは気分変動障害のどちらかに罹っている何百万人もの患者の中に入ります。研究では、うつ病と診断された患者のほぼ3分の1に抗鬱剤が効かないことが示されました(11)。例えば、三環系抗うつ剤に反応しない患者の半分が、強力な甲状腺ホルモンであるT3を抗うつ剤に加えると改善するのです。 |
| 抗うつ剤の作用を増強、または強力にするのにT3が唯一効果的な方法だというわけではありません。甲状腺ホルモン治療も抗うつ剤の作用を促進します。ほとんどの患者で、抗うつ剤がうつ病に効果を見せはじめるには数週間かかります。T3を抗うつ剤に最初から加えると、抗うつ剤による症状の緩和が早く始まることがあります。ただ、どうしてこのT3の促進効果が女性にだけ見られるのかわかっていません。 |
| うつ病をコントロールする上で抗うつ剤の有効性を高めるT3の効果はリチウムのものと同じです(12)。患者の症状はT3を加えると、大抵、数日以内に反応します。したがって、3~4週間以内に何ら効き目がみとめられない場合は、T3治療を中止するべきでしょう。 SSRIの仲間であるプロザックやゾロフトおよびパクシルィのようなもっと新しい抗うつ剤と一緒にT3を飲むと、これらの薬剤単独では反応しなかった患者に効果が出るようです(13)。SSRIとT3を一緒に飲む効果については、T3と三環系抗うつ剤の併用ほどにはまだ十分な研究がなされておりません。それにもかかわらず、数人の精神科医がSSRIにT3を加えることで私と同じようによい結果を出しております。しかし、抗うつ剤とT3を一緒に飲むことがすべての患者に効くわけではありません。精神科医がT3治療を行う理由の一つは、臨床と研究の分野両方にあると思われます。研究者は従来の抗うつ剤とT3の組み合わせをいつ、どのように使うかに関して、まだ明確なガイドラインを作っておりません。 |
| T4とは対照的に、T3(サイトメル(R))が体内に留まる時間ははるかに短いのです。サイトメルは5,25および50マイクログラム錠が出ております。例えば、朝T3の25マイクログラム錠を1錠飲んだとしますと、数時間T3レベルは正常値を超えてしまいます。その後昼過ぎには急激に下がります。この結果血液中のレベルが大きく変動しますが、おそらく脳細胞内ではそれほどではないと思われます。T3レベルの変動で薬の効果が減じられる恐れがあるため、全体量を2回か3回に分けて少量ずつ飲むようにする方が効果も高く、安全であることがわかりました。私がよく行なっている投薬法は、5マイクログラムを1日3回(午前7時、正午、午後5時)飲むように処方し、間を5時間開けて飲むようにするというものです。これが“5のルール”と私が呼んでいるものです。重症のうつ病では、10マイクログラムを1日3回というようにもっと高い用量を処方しますが、何週間かして症状の改善が見られたら、5マイクログラムを1日3回までに量を減らすことが可能です。このようなやり方でT3治療を使って、SSRI抗うつ剤に反応しない、あるいはかろうじて反応があるだけという患者の多くに効果が見られることに驚いております。おそらく秘訣は、精神科医が従来行なっていた1日1回、高い用量を投与する際には避けられない大きな変動を伴わずに、安定したレベルのT3を供給することにあると思います。 |
| 私がしたのとちょうど同じ方法でT3だけを処方することには、うつ病治療の有効な投薬法として大きな可能性があると思われます。しかし、現時点では単独治療としての使用を裏付けるに十分なほど、頻繁に試されてはおりません。理論的には、脳内のT3レベルが低いというのが主要な化学物質のバランスの乱れであるうつ病患者においては、単独投与で効果があるはずです。しかし、この分野での研究が必要です。私は、合成T3を抗うつ剤を飲んでいないうつ病患者に抗うつ剤として使用し、患者を評価して検証した最初の2つの研究を見て驚ろきました(14)。T3のみを使用して、うつ病の治療に効果があったのです。これも驚くようなことですが、数人の患者は、1日15から20マイクログラムを分服するだけでよかったのです。-この投薬法は私がうつ病患者に行なっているのとまったく同じです。 |
| しかしながら、T3を非定型抗うつ剤やモノアミンオキシダーゼ阻害剤のような他の抗うつ剤と組み合わせて使うことに関しては、まだ何の研究もなされていないということを記しておかねばなりません。それでも、多くの精神科医が現在これらの抗うつ剤とT3治療を組み合わせており、一部の患者で良好な成績が出ております。 |
| 甲状腺ホルモンによる躁うつ病の治療 |
| リチウムで躁うつ病をコントロールできるという1940年代の発見は、精神医学における重大な分岐点でありました。その時まで、医師は心理療法だけしか躁うつ病に効くものはないと信じておりました。今では、気分変動障害治療に利用できる選択肢は甲状腺ホルモン治療まで含むところまで広がってきております。あなた自身またはあなたの近い親族が躁うつ病に罹っている場合、おそらくこの病気が如何に破滅的なものであるかお分かりのことと思います。しかし、甲状腺に問題があり、この病気に対する解決法があるということを頭に入れておくことが大切です。 | |
| 気分変動のひどさは人によって様々に異なるため、本当にひどく困ったことになるような気分の高揚や抑うつのみが気付かれ、精神学的評価につながることが多いのです。その重症タイプである双極性障害(躁うつ病)には、人口のほぼ1%が罹患している一方で、我々の5%は気付かれない程度の軽いタイプのものに罹っております。気分変動障害に罹っている人の多くは何年も診断されないままです。家族や友人がそのような人はちょっとばかり変わっているのだとか、敏感である、あるいは気分屋さんであると思ったり、あるいは“気分の不安定な性格”なんだと思っている場合があります。そのため、躁うつ病の人は長年苦しむことがあります。多くの躁うつ病患者は繰り返し起こる抑うつ症状の方が主で、それは何週間も何ヶ月も続きますが、間欠的な躁症状あるいは軽躁状態の発現はほとんどありません。躁うつ病の周期が早くなる場合があります。ここでは気分が何時間または何日間かの周期で変動するか、あるいはせいぜい年3~4回の周期の典型的な双極性障害のパターンが見られる場合があります。 | |
| 多くの患者は何らかの躁症状の発現を見る前に数回うつ症状の発現を繰り返すことがありますが、最後は突然の気分の高揚で終わるうつ病症状の発現で気分変動障害が始まることがよくあります。患者の多くで、異常な気分にある期間の間に、何ヶ月か何年か続く正常な気分の期間がはさまっています。気分変動障害は大うつ病よりも若い時期に起こる場合が多く、ほとんどの患者は20代始めに揺れの幅が大きい気分変動が始まります。躁うつ病の患者では、うつ病がきわめて重篤で、自殺の危険性を伴います。気分変動障害のある患者の中には、抑うつ期に非常に無気力になる人がおり、いつも寝てばかりいて、大うつ病に普通に見られる不眠がありません。 | |
| 気分高揚期の間、躁うつ病の人の友人や親族はその人の行動を性格の一部だと考えることがあります。軽躁病の状態にある時は、これらの人はチャーミングで仕事やその他のことでもすべてうまくいきます。彼らは非常に秩序立っており、有能で、適応力が高く、また普通の人よりたくさんのことができるように見えます。軽躁病の人は通常よりもはるかに多くのエネルギーがあり、非常にクリエーティブです。家族がどこかおかしいと思うのは抑うつ期の間だけであることがきわめて多いのです。 | |
| 今では、甲状腺ホルモンバランスの乱れが脳内に限局しているか、あるいは脳のある領域で甲状腺ホルモンが効率的に働かない人が一部にいるという証拠がますます増えてきております。これがこの障害の一因となっていると思われます。そのような患者では、甲状腺は正しく機能しており、適切な量の甲状腺ホルモンが作り出されています。しかし、脳の中に異常があるのです。甲状腺ホルモン治療によってこの異常を治すことが気分変動障害の治癒につながります。 | |
| 気分は日中様々に変化するので、T4からの転換によって脳内で作り出されるT3の量もまた変化します。Angel Campos-Barros博士はベルリンのフリー大学の研究者ですが、最近脳内でT4からT3に変換させる酵素の活性が日中変動するということを証明しました(15)。これが脳のある領域でのT3レベルの変動を引き起こすのです。脳細胞内でのT4からT3への変換の増加が動物の活動性が増加する時期と一致します。日中と夜間に脳内のT3レベルの変動が正常な気分の変動に重要な役割を果たしている可能性があります。体温も日中変動します。同じT3レベルの変動がこれらの体温の変動にも関係している可能性があります。双極性障害に罹っている人は、日中体温が低く、夜間は高い傾向があります(16)。これはおそらく脳内でのT3レベルの変化がより大きいためと思われます。 | |
| あなたが季節的感情障害(SAD)と呼ばれる気分変動障害に罹っている場合、脳内に適切な量の甲状腺ホルモンを送り込むところに問題があると思われます。一部の患者では、抑うつタイプのSADが毎年、大体冬期または早春に起こります。研究では、SADのある人には甲状腺ホルモンの貯えがない-冬と春に不足がよりはっきりしてくる-ことが示唆されています。甲状腺ホルモンレベルの季節的変動(夏より冬に高い)から、体がより多くの熱を生み出す傾向がある冬に、より多くの甲状腺ホルモンが必要であることがうかがえます(17)。この需要を満たせない人が季節的な脳内の甲状腺ホルモン欠乏をきたし、季節的な気分の異常の原因となるものと思われます。 | |
| 最近、研究者が躁うつ病の患者を高用量の甲状腺ホルモンでうまく治療できるようになりました。この治療を、例えばリチウムに加えて大きな気分変動をなくすものです。リチウムだけを使った場合は効果がないことがあります(18)。 | |
| 短周期型の双極性障害では、T4付加治療(500マイクログラム以下)により、ぶり返しの回数だけでなく、躁期とうつ期の症状を減らすことができます。甲状腺ホルモン投与でも躁うつ病患者の経験する周期の数を減らすことができます。おそらくそれが周期のパターンを変え、そのためにこれらの患者の“落ち込み”から“躁状態”への変動が1日、1週間、あるいは1ヶ月に数回から年3回以下になるのだと思われます。これは少なくとも部分的には、気分変動障害が脳内の甲状腺ホルモンレベルが低いか、あるいは脳内のある部位で甲状腺ホルモンがうまく働かないことによって引き起こされている可能性を示唆するものです。<第5章>で述べたように、甲状腺ホルモンバランスの乱れは躁うつ病患者の脳内でそのように重要な役割を果たしているため、甲状腺の機能が落ち始めると、ほんのわずかな甲状腺ホルモン不足につながり、躁状態とうつ状態の変動が悪化し始めます。 | |
| しかし、多くの医師や患者が高用量の甲状腺ホルモンが他の臓器、特に心臓や骨に有害な影響を及ぼすのではないかと懸念しています。最近、躁うつ病の治療のため、高用量のレボサイロキシンの投与を受けている10名の閉経前の女性で、骨密度を評価する研究が行われました(19)。患者はコントロールの被験者に比べ、有意に大きな骨喪失を呈しておらず、高用量のレボサイロキシンの投与を受けても害はないようです。この観察から、気分変動障害のある人はいくぶん甲状腺ホルモンに抵抗性があるということがうかがえます。 それでも、私はこの分野でもっと研究が必要だと思っております。 | |
| 現時点では、躁うつ病に対するそれ以上の治療が必要な患者に対しては、私はレボサイロキシンよりむしろT3の方をお勧めします。T3は1日25から30マイクログラムより高い用量を投与すべきでないのは明らかですが、これは毎日作り出される甲状腺ホルモンの量と合わせると(T4とT3を含む)、この量が平均的な人での1日あたり25から30マイクログラムのT3に相当するからです。もし、もっと高い用量が与えられると、体内の甲状腺ホルモンが過剰になる危険性があります。 | |
| では、T3がどのようにして躁うつ病の患者を助けることができるかという例を挙げてみましょう。48歳のプリシラは5年前に躁うつ病の診断を受けました。彼女は数種類の薬を試してきましたが、最近は抗痙れん薬で躁うつ病の治療にも効果のあるバルプロ酸を何ヶ月か飲んでおります。しかし、この薬の最大量を飲んでいるにもかかわらず、まだうつ病の再発が頻繁に起こっておりました。 | |
| プリシラの病気が目に付くようになったのは、彼女の10代の時まで溯ります。彼女は素晴らしいことに対し、多大な志向と欲求を持っておりました。彼女の創造性は常にあふれんばかりでした。彼女は素晴らしいアイデアを持ち、物事をやり遂げるのが好きでした。これらのアイデアのいくつかを実らせることができなかったのは、間欠的にうつ状態に陥り、計画を実行することができなくなったからです。プリシラは、多くの双極性障害患者と同じように、この中断にあがいていました。創造力と芸術的感性に満ちた時期が、いつも抑うつ症状の発現で中断されるのです。 | |
| プリシラは彼女の生涯のほとんどの期間、彼女が耐えてきた葛藤を述べてくれました。 | |
|
|
| 彼女の姉はこう言っております。「プリシラに起こったことを見るのはこれ以上ないほどつらいものでした。私が家族にプリシラがこんな風に生きていくのを傍で見ているなんてできないと言うところまで来た時期もあります。彼女は私達の目の前でどんどん悪くなっていき、私達が介入し、助けるために何かしなければ彼女を失うことになっていたでしょう」 | |
| バルプロ酸によるプリシラの治療は幾分効き目がありましたが、ひどい抑うつ期は、その期間が前より短くはなったにせよ、どうしようもなくつきまとい続けたのです。適切な量のT3を飲み始めてからやっとプリシラの気分が安定し、彼女の具合もいつになくよくなったのです。今では甲状腺ホルモンを飲み始めて3年になりますが、この間彼女は一度もひどいうつ病がぶり返したことはありません。 | |
| あなたが短周期型の躁うつ病に罹っており、リチウムやバルプロ酸のような従来の薬では改善が見られない場合、精神科医と甲状腺ホルモン治療を加えることを相談してください。それが気分変動の周期の頻度を減らし、長期間気分を安定させることがある可能性があります。 |
| うつ病に対するT3治療は注意深くモニターしなくてはなりません。 |
| うつ病治療に使われるT3の量は精神科医によってかなりの違いがあります。使用する用量には関わりなく、甲状腺ホルモン過剰による重大な身体的、精神的影響を避けるため、注意深いフォローアップと定期的な甲状腺の検査が大切です。しかし、そのような甲状腺のモニターが必ずしも行われているとは限りません。 |
| 精神病患者に高用量の甲状腺ホルモンが与えられれば、甲状腺機能亢進症が起こる恐れがあります。うつ病が改善しないだけではなく、さらに精神的な苦しみを増す可能性があります。次に挙げる例は、2年間精神科医の指示に従った躁うつ病患者のものですが、その間甲状腺ホルモン過剰のチェックを受けなかったために大変な精神的苦しみを味わうことになりました。そのホルモン過剰については、精神科医が事実上無視していたのです。 |
| ナタリーは私が最初に診察した時に37歳でした。彼女は3年前躁うつ病との診断を受けていました。そしてリチウムで治療を受け、その後1日50マイクログラムのT3(サイトメル)を処方されました。しかし、彼女がかかっていた精神科医は定期的なフォローアップを行わなかったのです。サイトメルが原因で甲状腺ホルモンが過剰になり、甲状腺機能亢進症が起こりました。それが今度はナタリーの躁鬱病を一段と悪化させることになったのです。 |
| 最初の診察の際に、ナタリーはこのように話してくれました。「最初、私は自分のエネルギーレベルが上がるのを感じましたが、それはほんのちょっとの間でした。それから横這い状態になりました。その後、サイトメルを飲むとさらに気分が悪くなるようになりました。それはリチウムを飲んでいる人に起こる症状の悪化に隠されていました。そのため、紛らわしく、知らぬ間に進行していたのです。私には非常な絶望感が出てきました」 |
| 私がナタリーの検査をしたところ、甲状腺ホルモンレベルが非常に高くなっていることがわかりました。サイトメルを中止した後、彼女の甲状腺ホルモンレベルは正常に戻りました。彼女はこう言いました。「私の思考が元のようにまとまり始めるまで-つまり自分の状況を理性的、論理的に評価できるようになるところまで来るのに16週間かかりました。初めて物事をどうしたらよくできるかという視点で見るようになりました。これはとてつもないことです」 |
| BarnesとWilsonの治療法 |
| 1950年代に、女性の疲労や頭痛、いらつき、月経不順、筋肉痛、倦怠感、感情的不安定のような症状が異なる医師により、様々に解釈されているのではないかということが分かってきました(20)。これらの症状に基づいて、内分泌病専門医は甲状腺機能低下症と診断するかも知れませんし、一方精神科医はうつ病あるいは抑うつ症と診断するかもしれません。 |
| 故Broda O. Barnes, M.D., Ph.D.,は彼の著書である『甲状腺機能低下症:疑われることのない病気(21)』の中で、頭痛や疲労、感染、皮膚病、不妊、関節炎、および体重の問題のような不活発な甲状腺の様々な症状に苦しんでいる人に甲状腺ホルモン治療を行うことを勧めています。Barnes博士は甲状腺機能低下症の診断と治療のモニター法として患者の基礎体温を測ることを勧めています。このアプローチは1940年代始めに博士が発表した研究に基づいたもので、この研究では甲状腺機能低下症には基礎体温の低下を伴い、基礎体温が低く、また甲状腺機能低下症の症状のある人の多くが甲状腺ホルモン治療で改善したことが示されています(22)。 |
| Barnes法に従い、天然の甲状腺ホルモンで治療を受けて実際に反応した患者の中には本当に甲状腺機能低下症の人がいたのです(<第14章>参照)。そのため、たくさんの医師が疲れやうつ病、あるいはその他の基礎体温低下を伴う不定愁訴のある患者の治療に甲状腺ホルモンを進んで使うようになりました。甲状腺の検査をせずにです。彼らは基礎体温が低ければかならず甲状腺の機能が低下しているものと信じていたのです。しかし、低体温は単にその患者の代謝が正常より遅くなっていることを示しているに過ぎません。それはうつ病や外傷後ストレス症候群、思春期やせ症のような摂食障害、また腎不全のある患者にも見られるものです。甲状腺ホルモン治療で症状の改善や治癒が見られた場合、それは多くのケースで、甲状腺機能低下症を治したためでなく、薬の抗うつ効果のためであると思われます。 |
| うつ病の患者の体温はうつ病でない人よりも夜間にわずかに高くなっておりますが、日中はうつ病でない人より少し低くなっています。うつ病が体温調節を障害するため、甲状腺ホルモン欠乏の指標として体温だけを用いるのは明らかに不適切であります。また、体温の低下は甲状腺機能低下症の診断に使えるほど感度が高くないのです。深刻かつ重症の甲状腺機能低下症でのみ、体温低下が起こります。しかし、甲状腺機能低下症の診断にBarnes法を使っている医師が患者を血液検査でモニターしているということが増えております。理想的には、甲状腺機能低下症の診断と治療のモニターのどちらにも体温を使わないようにすべきです。 |
| 近年、他の医師が大きなストレスを受けた後に起こる症状の治療に甲状腺ホルモンを進んで使うようになってきました。これらの症状を体内のT3レベル低下のためだとしているのですが、やはり臓器内の甲状腺ホルモンレベル低下の指標と甲状腺ホルモン治療のモニターに基礎体温を使っています。 |
| 例えば、E. Denis Wilson博士は彼の著書、『Wilson症候群:気分がよくなる奇跡の本』の中で、ある特定の症状を、特にストレスが去った後でも残る重大な身体的、あるいは感情的ストレスによって生じる一群の障害を起こすような症状であると述べております(23)。Wilson博士はこの症状の持続を、体温が平均して正常より低く、甲状腺の血液検査では正常範囲内であることが多いという特徴がある不適応な代謝速度の低下のせいとしたのです。面白いことに、彼が述べた多くの症状-疲労、うつ病、頭痛、偏頭痛、月経前症候群(PMS)、不安、パニック発作、いらつき、脱毛、意欲と熱意の減退、不適切な体重増加、記憶力と集中力の低下、不眠、および暑さ寒さに耐えられないこと-はうつ病の症状です。彼は過敏性大腸症候群や術後の創傷治癒遅延、また喘息さえも含めています。 |
| Wilson博士はT4からT3へ変換させる酵素の活性が、身体的、精神的ストレスで落ちるためにこのような病気になると推測しました。彼は臓器内のT3の減少が代謝速度の低下を起こし、体温低下はその反映だという仮説を立てました。 |
| WilsonはT4からT3への変換を起こさせる酵素の減少と代謝の減退が、ストレスの原因が去った後でも正常に戻らないことがもとで起こるとも推測しました。したがって、血液中の甲状腺ホルモンレベルは正常であるにもかかわらず、甲状腺機能低下症が外傷後ストレス症候群の残留効果として続いているというのです。彼の本の中で、Wilson博士はこのような一群の症状を持つ患者を高用量のT3で治療し、T3用量の調整やモニターは甲状腺検査ではなく、むしろ体温に基づいて行うことを勧めています。 |
| Wilson博士の観察を論理的に説明してみますと、ストレスに満ちた出来事の最中とその後で、人はうつ病になることもあるということです (T4からT3への変換がうまくいかず脳内のT3レベルが下がるため)。これはストレスを受けていた時期が過ぎた後でも長いこと続く場合があり、脳内の甲状腺ホルモン欠乏につながってきます。したがって、“Wilson症候群”は単に大きなストレスを受けた後に起こるうつ病と/または外傷後ストレス症候群の症状の組み合わせでしかありません。 |
| いくつかの症状─偏頭痛やPMS、不安発作、寝汗、および気分変動のような症状ですが-は他の臓器よりもむしろ脳内の甲状腺ホルモン欠乏に密接な関係がある場合があります。さらに、これらの患者では脳以外の臓器に真の甲状腺機能低下症があるという科学的根拠がないようです。脳内の甲状腺ホルモンレベルを厳密に調節するメカニズムは他の臓器のものとはまったく異なります。Wilson症候群であると診断された患者の中に、本当に甲状腺機能低下症の人がいたとしても、その人達を甲状腺機能亢進症にするような、そんな高い用量の甲状腺ホルモンで治療すべきではありません。 |
| 患者をだれかれなく、甲状腺の検査をせずに高用量のT3で治療すること、および基礎体温だけを元にして用量を合わせることは、脳と甲状腺の間の相互作用についての専門知識を持つ甲状腺専門医であっても認められるものではありません。うつ病または外傷後ストレス症候群に対するT3治療は、甲状腺機能検査と臨床評価の両方により注意深くモニターしなくてはなりません。 |
| キャサリンは37歳の看護婦ですが、彼女の友人が私の元に紹介してきました。彼女の驚くような話しから、誤った病名を付け、甲状腺ホルモンの不適切な使用がさらに病気を生み出す結果になるということがはっきりわかります。私が初めてキャサリンを診た時、彼女は体温表の山と基礎体温のチェックに基づいた複雑な甲状腺ホルモン治療法の概要を書いた紙を携えておりました。これは彼女の主治医が3ヶ月前に渡したものです。その医師は彼女をWilson症候群と診断し、T3(サイトメル)を1日3回飲むように言いました。彼女は体温を1日3回測り、それにしたがってサイトメルの量を調節することになりました。彼女の平均体温が華氏97.8度(摂氏36.5度)以下である限り、サイトメルを増やすことになっていました。彼女はWilson症候群のマニュアルにしたがって治療を受けていました。 |
| 彼女の症状が出始める前、キャサリンは家庭で慢性病にかかった夫と深刻な経済的困難に対処せねばならず、非常なストレスを受けておりました。彼女の症状はWilson症候群に適合しておりますが、それらはうつ病の症状でもあるのです。非常に高い用量のT3を与えられ、キャサリンは重症の甲状腺機能亢進症になりました。その結果ひどい不安症状や軽躁病的行動、また不整脈が生じました。 |
| 私は甲状腺機能低下症やうつ病を治療する医師に、患者を甲状腺検査できちんとモニターし、体や脳が適切に機能するために必要とする以上の甲状腺ホルモンを使わないよう強く願うものであります。 |
| ■覚えておくべき重要なポイント | |
| ● | あなたがうつ病や気分変動障害、アルコール中毒、あるいは注意欠陥障害に罹っている場合、その病気の元が甲状腺ホルモンバランスの乱れ、あるいは脳の一部の領域で甲状腺ホルモンがうまく働かないことにある可能性があります。 |
| ● | もっとも活性の高い形である甲状腺ホルモンのT3を従来の抗うつ剤と併用すると抗うつ剤としての効果が出ることを示唆する証拠がだんだん増えてきております。 |
| ● | あなたがうつ病に罹っており、抗うつ剤が完全に効かない場合、5マイクログラムの合成T3を1日3回追加すると、うつ病が治る場合があります。 |
| ● | あなたが抗うつ剤をこれから飲み始める場合、5から10マイクログラムのT3を1日3回追加して飲むことを考慮する必要があるかもしれません。これにより抗うつ剤の効き目が早まる可能性があります。うつ病の症状に抗うつ剤が効き目を現すまで、大体2~3週間かかるということを覚えておいてください。 |
| ● | あなたが抗うつ剤とT3を組み合わせて飲んでおり、非常に調子がよい場合、精神科医と抗うつ剤の量を減らせる可能性があるかということについて話し合ってください。 |
| ● | あなたがうつ病の治療で甲状腺ホルモンを飲んでいる場合、具合がよいかどうかには関わりなく、基礎体温に頼らないようにしてください。医師に血液中の甲状腺ホルモンレベルの検査と症状の評価を行なってもらうようにしてください。 |
| [もどる]… | | | 序 | | | 1 | | | 2 | | | 3 | | | 4 | | | 5 | | | 6 | | | 7 | | | 8 | | | 9 | | | 10 | | |
| | | 11 | | | 12 | | | 13 | | | 14 | | | 15 | | | 16 | | | 17 | | | 18 | | | 19 | | | 20 | | | 21 | | |