| 放射性ヨードがいちばん恐れられる面は、説明するにも理解するにも複雑すぎる物質であるということです。その医学的利用におけるプラスの面と、そのマイナス面である危険性の両面を完全に理解するためには、原子物理学と生物学に通じていなければなりません<注釈:放射性ヨードの発見については情報源/患者情報[005]<14>を参考にしてください>。 |
| 事実、核医学を専門とするか、他の核医学専門医に頻繁に相談している医師でもない限り、放射性ヨードが実際にどのようなものであるかを十分に説明するだけの知識がない可能性があります。そのために放射性ヨードをあなたに投与する医師に直接質問するか、下のリストに挙げたような、信頼できるところに電話で尋ねて、最新の情報を得ることが大切になります。 |
|
| 放射性ヨードのことを理解するのに物理学者である必要はありません(ただし、その知識は役に立ちます)。「原子のカクテル」という魅惑的な名で知られる放射性ヨードは、1940年代にテネシー州オークリッジの核実験施設で行われていた研究の副産物として、偶然に発見されたものです。ちょっと恐ろしいように聞こえますが、それはただの不安定な形のヨードであるに過ぎません。 |
| ある種の甲状腺疾患の診断や治療に使われる核医学の発展は、検査と治療の両方に放射性元素や粒子を利用することに基づいたものです。放射性とは不安定な元素を含んでいる、またはエネルギーを放出し、したがって放射線を出す原子のことを言い表すのに使われる形容詞です。放射性元素は放射性同位元素(アイソトープ)と呼ばれ、これは“不安定な元素”を意味します。 |
| 例えば、300個のピンポン玉を抱えて部屋の端から端に1個も落とさないように運ぼうとしていると想像してみてください。ちょっと不可能ですよね。うまくバランスをとって、ピンポン玉を何とか落とさないようにしても、いくつか落としてしまうことは避けられません。これがヨードのような元素が放射性である時に起こることなのです。 |
| ヨード元素はその粒子をしっかりと中心部に保っておくことができません。その結果、原子を構成する粒子の一部が 「こぼれおちます」。そのため、この元素は不安定なのです。しかし、ピンポン玉とは異なり、これらの粒子、またはエネルギー(ちなみに粒子はエネルギーです)が「床」に当たる時-この場合生体組織ですが-細胞の損傷や変異を起こし得るのです。 |
| これが大量の放射性粒子に被爆するとひどい病気や癌が起こり得る理由です(広島やチェルノブイリの犠牲者に起こったようなこと)。しかし、癌の治療を受けている場合、放射線および放射性粒子はプラスになるように利用できるのです。この場合、治療の目標は変異した癌細胞を故意に損傷し、それが増殖して体中に広がるのを防ぐことです。様々な甲状腺疾患や甲状腺癌の治療のために放射性ヨードが使われますが、これは普通、甲状腺がこの特定の元素を吸収する性質があるためです。 |
|
|
|
| もうおわかりになったと思いますが、放射性ヨードは甲状腺の検査に使われ、またバセドウ病のような病気が原因の甲状腺機能亢進症、あるいは甲状腺癌の診断を受けた患者に限って行われる標準的な治療としても使われます。ただし、ある種の診断用検査のトレーサー(追跡子)としても使われます。 |
|
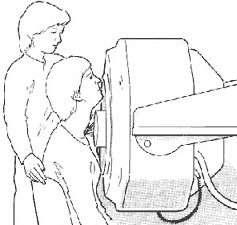
| 先の章で述べたように、時に医師が放射性ヨード取り込み試験【図11.1】を通じて、甲状腺の機能をもっと詳しく知ろうとする場合があります。これはどの程度甲状腺がヨードに飢えているかを測るもので、これにより甲状腺機能亢進症の原因を知り、結節や癌、甲状腺腫の詳しい情報を得ることができます。甲状腺のヨードに対する食欲は、甲状腺の機能だけでなく多くのファクターにより影響される可能性があります(<第2章>述べた遊離T4やTSHの血液検査が今でもまだ甲状腺の機能を測るにはもっとも正確な検査です)。甲状腺がどの程度放射性ヨードを吸収するかを見ることで、異常の程度を測ることができます。使用するトレーサーにもよりますが、4時間または24時間の試験のどちらかになります。 |
| 【図11.1】放射性ヨード摂取率試験 |
 |
|
| 病院に着いたら、微量の放射性ヨードを投与されます。これはカプセルか水薬のどちらかでしょう。ヨードを飲んでから帰宅します。微量のトレーサーにはリスクはないのですが、普通は(かならずということではありません)周辺の人が被爆するリスクを減らすための指示が載ったパンフレットのようなものを渡されます。 |
| 利用できる放射性ヨードのアイソトープまたは処方は複数ありますが、原子量が123か131(普通I-123またはI-131と言います。)のアイソトープがいちばん広く使われています。 |
| 現在、核医学界内部でわずか2時間でスキャンできるI-123の方がスキャンできるまで24時間必要なI-131より効果が高いのかどうかということについて、議論が戦わされています。一部の医師は、I-131で得られる結果と変わらないが、I-123の方が患者が受ける放射線の量が少ないと考えています。いずれにせよ、この検査はI-131取り込み試験として知られています。翌日病院に戻り、大きなカメラのような装置の前に座ります。 |
| 円錐形をした装置が首の前のところに持ってこられ、それから機械がどの程度甲状腺が放射性ヨードを吸収したかを測定します。この装置はシンチレーションまたは計測子というものです<注釈:現在はコンパクトな機械になっています。測定時間も2分で終わります。当院で使用している機械をお見せします>。 |
| 甲状腺機能亢進症が甲状腺ホルモンの作り過ぎによって起きている場合、放射性ヨードの取り込み、または吸収は高くなっています(普通、24時間で30%以上)。他にも取り込み量が上がる理由があるため、この検査は正確な診断のために他の診断法と組み合わせて行われます。甲状腺機能亢進症であるのに取り込み量が低い場合、甲状腺ホルモン剤の量が多すぎるか、ある種の甲状腺の炎症のどちらかが甲状腺機能亢進症の原因であると思われます。 |
| 甲状腺機能低下症の場合、この検査は役に立たないことが多いのです。この検査では、この種の診断をつけることはできず、甲状腺機能低下症の診断には血液検査が必要になります。したがって、通常は使われません。 |
|
| 取り込み試験と画像診断の基本的な違いは、取り込み試験が甲状腺の性能を測るのに対し、画像診断では形を調べるものであるということです。甲状腺画像診断(スキャンニング)は取り込み試験と同じで、甲状腺の組織構造をチェックするのに使われます。これも24時間後に検査し、画像診断の目的は大きな甲状腺腫のサイズを調べたり、<第5章>で述べたように結節がホットであるか、コールドであるかをチェックすることにあります。 |
| 画像診断は、甲状腺切除術後にどれくらい(もしあれば)甲状腺組織が残っているかを確かめ、手術がうまくいったかどうかをチェックするのにも使われます。ここでも放射性ヨード(I-123またはI-131)か、テクネシウムのトレーサーが投与されます。普通、この検査では、わずかに高い用量が必要となります。翌日、病院に戻った時、甲状腺の画像の撮影をする大きなカメラ、または画像診断装置(スキャナー)の下に横たわります。ヨードの吸収は撮影した画像で見ることができます。そして、医師は画像を見て、甲状腺がどの程度損なわれているかを知ることができます。甲状腺癌がある場合、全身のスキャンが必要になります。全身スキャンと甲状腺スキャンの違いは、癌が甲状腺以外の場所に広がっていないかを確かめるために全身の撮影を行うというだけです。 |
| 甲状腺切除後(普通は甲状腺癌に対してのみ行われます)のフォローアップとしてこの検査を受ける場合、医師が甲状腺ホルモン剤の投与を中止します。これはわざと甲状腺機能低下症の状態にして、TSHを血液中に放出させるために行われます。TSHにより癌組織が刺激され、ヨードを吸収します。このことで、検査がさらに正確になります。甲状腺癌の治療を受けている場合も同じ事が行われます。 |
| 甲状腺切除後に行われる甲状腺スキャンで、はるかに快適な新しい方法があります。最近まで、甲状腺切除術(甲状腺癌の診断を受けた後)がうまくいったかどうかを見るためには、甲状腺ホルモン剤を中止するより他ありませんでした。このためにスキャンを受ける前に甲状腺機能低下症になってしまいます。しかし、新しい製剤である組み替えヒトサイロトロピン<注釈:サイロトロピンはTSHのことです>というものを使えば、スキャンの間正常な甲状腺ホルモンレベルのままに保つことができます。それでも、一部の研究では、甲状腺の残遺組織がスキャンの前に甲状腺機能低下症にする従来の方法に比べ、見つかりやすいという結果がでております。 |
| 病気の種類や病院にもよりますが、もっと便利なトレーサーである99m-テクネシウムがI-123やI-131の代わりに、取り込み試験と画像診断に使われることがあります。例えば、この99m-テクネシウムを使うと、I-123を使った時の100分の1の被爆量で済みます。そして、この検査はトレーサーの投与後わずか20分で行うことができます。これはおそらく放射性ヨードの新しい波となり、2000年までにはI-131やI-123は古臭い診断用検査と見なされるようになるでしょう<注釈:99m-テクネシウムは値段が高いために、今でも131-Iや123-Iは使われています。特に131-Iは安価です>。 |
|
|
|
| しかし、もうかれこれ40年ほどになりますが、甲状腺機能亢進症や甲状腺癌の治療に放射性ヨードを使うことはまだ非常に人気がある方法です。 |
|
| バセドウ病のようなケースでは、甲状腺機能亢進症を治すに十分な程度に甲状腺を破壊するため、放射性ヨードを使います。ちょうど患者が正常レベルに戻るに十分なだけの甲状腺を破壊できれば理想的なのですが、甲状腺を破壊し過ぎないようにする正確な線量を定めるのが難しいため、この治療の副産物として甲状腺機能低下症が起こっても不思議ではありません。これはどちらか一方をとるという状況ですが、簡単に治すことができます。甲状腺が正常な量の甲状腺ホルモンを作り出すことができない場合、正常な甲状腺機能または正常状態に戻すべく、直ちに甲状腺ホルモン剤が投与されます(毎日飲むようになります)。 |
| バセドウ病の治療は、前に説明した診断用検査の最初の段階と同じで、ただはるかに作用の強い量の放射性ヨードが投与されるだけです。最近まで、マリー・キュリーの名を取ったキュリーという単位が放射性物質の測定に使われていました。放射性ヨードの線量はミリキュリー(1000分の1キュリー)またはマイクロキュリー(100万分の1キュリー)のどちらかで表わされていました。これは現在メガベクレル(放射能を発見したアンリ・ベクレルの名を取ったものです)という用語が使われるようになっています。 |
| バセドウ病の治療に使われる放射性ヨードの通常の線量は、3ミリキュリーと12ミリキュリー(または100から500メガベクレル)の間のいずれかとなりますが、取り込み試験のトレーサーとして使われる放射性ヨードの線量は、4マイクロキュリーと6マイクロキュリーの間です。画像診断用(またはスキャン)のトレーサーとしては、30から100マイクロキュリーの範囲内です。30ミリキュリーを超える線量の場合、入院が必要となりますが、バセドウ病の治療に使う線量がそこまで達することはほんの時たまにしかありません。線量にもよりますが、普通は治療後速やかに帰宅し、周囲の人をあなたから出る放射線で被爆させないように、下に挙げた決まりにしたがう必要があるでしょう。 |
| 甲状腺機能亢進症に対しては、効果が出るのに普通は1回量しか必要としません。カプセルか水薬のどちらを投与されたにせよ、痛みがないのが普通です。ただ、非常に高い線量(30ミリキュリーを超える)の場合、何らかの不快感を覚えるようになります。もっと高い線量では、首のところを触ると痛みを感じることがあります。時に、高い線量のため唾液腺が冒され、治療後に口の乾きを感じるようになる場合があります。しかし、本当にそれだけです。放射性ヨードは甲状腺機能亢進症にすぐ効くわけではありません。症状が一晩で消えるというようなことはないのです。甲状腺が小さくなり、甲状腺ホルモンの分泌量が減るまでに、少なくとも4から6週間かかり、時には3ヶ月近くかかる場合もあります。放射性ヨードで甲状腺機能亢進症の治療を受けた全患者の15%は2回目の投与が必要になり、5%は効果が出るのに3回目の投与が必要になることさえあります。最終的に、この治療を受けた人の20%が甲状腺機能低下症になります(これは治ったということです)。そして、その後は正常な甲状腺状態に戻すため、生涯甲状腺ホルモン剤を飲む必要があります。一般的に、放射性ヨードで治療を受けた全患者の50%は10年以内に甲状腺機能低下症になると思ってよいでしょう。このために、6ヶ月毎に定期的な甲状腺機能検査を受けることが非常に大切になってきます。 |
|
| <第6章>で述べたように、甲状腺癌の治療に使う放射性ヨードの線量は非常に高く、100ミリキュリーから150ミリキュリーの間です。繰り返しますが、この線量は癌が第2期で見付かった場合にのみ与えられるものです。もっと早く見付かった場合は、手術だけで十分治療できる甲状腺癌である可能性があります。 |
| 高線量の放射性ヨード(30ミリキュリーを超える)を投与された後、最低2日は病院の個室に隔離され、見舞い客は入ることができません。普通は、先に述べたような高線量に伴う作用以外、何の不快症状もありません。退院する際は、下に挙げた注意事項に従うよう言われます(<第6章>に放射性ヨード治療と甲状腺癌の治療後の注意事項を詳しく挙げております)。約10日ほどしてから、治療の効果を確かめるために再度画像診断を受ける必要があるかもしれません。ほとんどかならずと言ってよいほど行われます。それから家で自由に過ごせるようになります。 |
|
| かかっている医師と病院にもよりますが、平均的な治療線量の放射性ヨードの投与を受けた後、その後2~3日はいくつか衛生上の注意事項に従う必要があります。このような注意事項がある理由は、あなたの唾液や汗、粘液、尿、便、またはそれ以外の分泌物を通じて他の人が被爆するのを防ぐためです。この期間中、250cc入りのコップ2~3杯の水を余分に飲むようにするとよいでしょう。これにより余分な放射能を早く「おしっこの中に出す」ことになります。2~3日はちょっと寂しいでしょうが、これは必要なことです。最悪の場合、たまたま他の人が被爆してしまったとしても、具合が悪くなるようなことはないでしょう。しかし、健康な甲状腺に何らかの障害を起こす可能性のあるレベルの放射能に不必要に曝されることになります。バセドウ病に対する線量は、普通、半減期が約8日です。これは、8日の内に放射能の強さが最初に投与された時の半分になるということです。約2~3日後、体内に残っている放射性粒子は相当量崩壊しています。そして、周囲の人をもはや「治療してしまう!」というようなことはありません。事実、体内の放射能の量はこの時点で無視できる程度のものになります。最初の数日間に忘れてはいけない主なことは、他の人との距離をおき、接触を避けることと、清潔にしておくことです。 |
| 妊婦や小さい子供との接触は最小限に留める必要があります。これは、小児や乳幼児、および胎児が放射線被爆により敏感なためです。食器類は別のものを使って分けて洗うか、使い捨てのものを使用してください。性的活動(キスも含めて)はすべて避けるようにし、一人で寝るようにします。そして、使用後のシーツ類は別に分けて洗濯してください。また、ヘアブラシや櫛、タオル、フェースタオルなどは他の人とは別のものを使い、洗面所や浴槽は使うたびによく洗い流すようにしなければなりません。トイレを使った後は、手をよく洗い、トイレの水は3回程流すようにしてください。トイレットペーパーは別のものを使うようにしてください。電話をかけたら、その後受話器を濡らした布でよく拭いておかねばなりません。着用したり、使ったものはすべて分けて洗濯しなければなりません。水分をたくさんとって、尿を通じて早く放射性ヨードを排泄させるようにします。 |
| バセドウ病の治療線量やスキャンのためのトレーサーの線量が30ミリキュリー以下に下がれば、これらの注意事項を守る医学的必要性はありません。しかし、一部の病院や診療所では、いずれにせよ線量には関わりなく、上記の注意事項を尊守するように言われるかもしれません。これはある種の法的規制のためです。もっと高い線量(30ミリキュリーを超える)に対しては、法的に48時間の隔離が必要となります。しかし、ほとんどの医師は、バセドウ病の治療に使う放射性ヨードの線量は非常に低いものであるため、上記の注意事項は必要ないと思っています。繰り返しますが、かかっている医師によって違います。 |
|
| 出産可能年齢にある女性は、妊娠中に放射性ヨードを投与してはならないため、大抵の場合、妊娠検査が必要です。放射性ヨードは発達中の胎児の甲状腺を損なうことがあります。妊娠検査を受けるように言われなかった場合は、ピルを飲んでいたり、きちんと生理があっている場合でも検査を要求してください。これは一か八かということにならないためにきわめて重要なことです。時に、妊娠検査がマイナスと出た後に妊娠していることがわかる場合さえあります(普通、妊娠検査では妊娠して約6週間経たなければ、妊娠がわかりません)。放射性ヨード治療を受けて、その後に妊娠していることがわかった場合、小児科医が治療的中絶を受けるよう勧めるかもしれません。これは状況によって異なります。妊娠のごく初期であれば、胎児の甲状腺は妊娠12週にならないと発達しないので、まだ安全だと考えられます。妊娠を予定している場合、妊娠できるまでどれくらい待つ必要があるか医師に調べてもらうようにしてください。通常は6ヶ月です。 |
| 授乳している場合、放射性ヨードが母乳から出て赤ちゃんに行くため、治療後は授乳を中止しなければなりません。いつ授乳を再開できるかは、医師に調べてもらうようにしてください。通常は、治療後約3ヶ月が妥当なところとされています。もっと詳しいことは<第7章>をご覧ください。妊娠や授乳に関してのさらに詳しい情報については、私の著書、
妊娠のことがわかる本と授乳のことがわかる本をお読みください。 |
|
| 信じようと信じまいと、治療そのものやその注意事項を書いたものあるいはパンフレットなどが一切患者に与えられないことが時々あります。治療を受ける時点で、そのことについて書いたものを何も渡されない場合、医師に注意事項について尋ねるか、この本の巻末にある関係団体へ電話で問い合わせるようにしてください。 |
|
| アメリカ中の何百人という甲状腺疾患患者と話した後で、この治療が数多くの根強い俗説の源となっていることがわかりました。ここに、永久に消えて欲しい俗説の中でいちばん多く聞かれるものをいくつか挙げてみます。 |
| 俗 説 |
放射性ヨードで白血病になる。 |
| 事 実 |
間違いです。例え500ミリキュリーの放射性ヨードを浴びたとしても(バセドウ病患者が受けるのは4から30ミリキュリー、また甲状腺癌患者は100から150ミリキュリーです)この線量で白血病になるのは1,000人に5人程しかいませんし、これはまったく放射性ヨードとは関係ない可能性があります。したがって、このようなきわめて極端な状況であっても、白血病になる確率は0.5%ということになります。 |
|
|
| 俗 説 |
放射性ヨードで乳癌になる。 |
| 事 実 |
私を含め、放射性ヨード治療を受けた人に乳癌が生じる確率はそれ以外の人と同じです。今のところ、乳癌の本当の原因はわかっていませんが、放射性ヨード治療を受けた人がこの病気になる確率が高いということはありません。乳癌の危険性についてもっと詳しいことをお知りになりたければ、私が書いたオッパイのことがわかる本をお読みください。 |
|
|
| 俗 説 |
放射性ヨードで他の種類の癌になる。 |
| 事 実 |
これも本当ではありません。ある特定の癌にかかる確率は、家族歴と遺伝子の構成に関係するもので、放射性ヨードによって変ることはありません。 |
|
|
| 俗 説 |
放射性ヨードで奇形児が生まれる。 |
| 事 実 |
これは妊娠中に治療を受けた場合にのみ本当です。これはちゃんとした医師であれば、妊婦にこの治療を勧めることは決してないので、起こるはずがありません。治療後6ヶ月待てば、妊娠を試みても構わないのです(もちろん、妊娠自体に放射性ヨードとは無関係の危険性があります)。もっと詳しいことについては、前述の女性に対する注意の項と<第7章>をご覧ください。また妊娠に伴う危険性については、私の著書、妊娠のことがわかる本をお読みください。 |
|
|
| 俗 説 |
放射性ヨードで髪が抜ける。 |
| 事 実 |
これは間違いです。このようなことを言う人は、この治療法と放射線の外部照射を混同しているのです。外部照射でも頭皮の照射を受けない限り、髪が抜けることはありません。また、この治療法を髪が抜けることの多い化学療法とも混同していると思われます。 |
|
|
| 俗 説 |
海草にアレルギーのある人は放射性ヨード治療を受けられない。 |
| 事 実 |
海草にはヨードが含まれていますが、海草に対するアレルギーがヨードに対する反応であることはめったにありません。したがって、このようなアレルギーのある人でも普通は問題ありません。いずれにせよ、バセドウ病に使う平均的な投与量の放射性ヨード中に含まれるヨードの量は、1マイクログラム以下にしかなりません。それでも心配な場合、治療を受ける前にアレルギー専門医に相談してください。 |
|
|
| 俗 説 |
治療後に甲状腺機能低下症が起きた場合、放射性ヨードの量が多すぎたのである。 |
| 事 実 |
放射性ヨード治療のポイントは、甲状腺を殲滅、または破壊して、干ブドウのように変えてしまうことです。これによって甲状腺機能亢進症は永久になくなります。したがって、この治療の後に甲状腺機能低下症になった場合、それは問題ありません。治療が効いて、もう一度治療を受ける必要がないことを意味するからです。甲状腺ホルモンの不足を補うためには、錠剤を飲むだけでよく、このことについては<第12章>でもっと詳しく述べることにします。一部には、甲状腺機能低下症を起こさずに、甲状腺機能亢進症を治すだけのちょうどよい量の放射性ヨードを投与することに挑戦して楽しんでいる医師もおります。これは、現在熱い議論が戦わされている問題です。多くの医師はこのようなアプローチは、自己免疫性甲状腺疾患という性質のため、無駄であると思っています。バセドウ病のほとんどのケースで、どれほど正確な量の放射性ヨードを投与したとしても、甲状腺は甲状腺ホルモンの過剰産生を続けることになるでしょう。バセドウ病では、妊娠で起こりがちな「類」のことと同じで、正常な甲状腺に戻ることはありません。甲状腺癌の治療目標はまた異なっており、<第6章>で述べております。 |
|
|
|
|
|
| 私は、これから述べる情報を甲状腺の病気を持つ患者とその家族、友人のために含めることにしました。これは、放射性ヨードのプラス面とマイナス面を理解することが放射性ヨード治療に対する恐怖を和らげることになると信じているからです。注意事項には恐ろしいことが書いてありますが、目を背けないでください。もっと悪いことは、防護手袋をはめた人から、鉛の入れ物から取り出した放射性ヨードを投与され、「まったく安全だけど、子供の側に寄らないようにしてくださいね。」と言われた場合、間違いなく不安になります。明らかに、鉛の入れ物や防護手袋、そして注意事項などにはちゃんと理由があるのです。健康な甲状腺を持つ人を守るためです。しかし、医療の形で放射性ヨードを投与される甲状腺疾患患者が、健康な甲状腺を危険に曝す唯一の線源というわけではありません。 |
| 世界中の国々の産業がさらに発展し、エネルギー効率を上げるようになるにつれて、原子力利用も高度なものになってきました。世界的核戦争の恐れは薄らいできたのですが、皮肉なことに原発事故はまだ現実のものなのです。放射性ヨードは原発事故の降下物から放射されることがあります。これはチェルノブイリで起こりました。したがって、放射性ヨードスキャンや治療を受ける患者だけでなく、健康な甲状腺を持つ人も同じように放射性ヨードのことを理解することが役立つはずです。 |
|
| 1986年にチェルノブイリでの事故を最初に示したものの一つは、ロシア近隣諸国で放射性ヨード(I-131)と他の放射性同位元素(アイソトープ)が検出されたことでした。原発事故で放射能が漏れる場合、通常は少量の放射性ガスの形で出ます。でも、チェルノブイリの場合は違っていました。ここでは、原発のリアクターの中心部が加熱し、溶けた燃料ペレットから大量の放射能が漏れ出したのです。ヨードは蒸発しやすいため、放射性ヨードが放出され、大気中の高い場所に行き、気流に乗って遠く離れた国まで運ばれたのです。その後、この放射性物質は降下物として地上に降りてきました。 |
| 明らかに、放射性ヨード降下物を吸い込むことは、正常で、健康な甲状腺を持つ人にとって心配なことです。では、チェルノブイリのような事故により起こる影響や結果はどのようなものでしょうか。 |
| この種の事故では、事故現場から遠く離れたところの人も、放射性ヨード131-Iの降下雲により、大気から放射能被爆を受ける可能性があります。このアイソトープの半減期は8日ですから、崩壊するまで数週間存在している可能性があります。その他のヨードアイソトープの半減期はもっと短く、分や時間の単位であり、それ程遠くまで行かない内に崩壊してしまいます。チェルノブイリのような原発事故でこれらのアイソトープが放出された場合、一般的に重いので、地面に早く落ちてしまいます。したがって、このような場合の大気は、原発のすぐ近くにすんでいる人にだけ問題となります。しかし、この事がまた別の問題を生じます。 |
| これらの放射性ヨード粒子が人や動物の食料となる植物の上に降下した場合、放射性ヨードの降下物を摂取する危険性があります。例えば、放射性ヨードで汚染された地域に牛が放牧されていれば、牛の体内に放射能が入り、それが牛のミルクの中に分泌される可能性があります。人がこのミルクを飲めば、放射性ヨードがその人達の体内に入ることになります。同様に、人が放射性降下物で汚染された食べ物を食べれば、放射性ヨードが直接体内に入ることになります。 |
| 甲状腺は、正常であれば機能するためにヨードを吸収するので、各甲状腺ホルモン分子には3個または4個のヨード原子が含まれています。T3とT4。しかし、甲状腺は放射性ヨード原子と正常なヨード原子の区別ができないため、どちらも甲状腺に集められ、甲状腺ホルモンの合成に使われます。これが体内を血液の流れに乗って回ります。甲状腺が正常に機能している限り、一定の割合で放射性ヨードを吸収し、それにより被爆を受けるのです。 |
| 被爆前か被爆を受けた時に、大量の正常なヨードをヨウ化カリウムの形で投与すると、正常なヨードが甲状腺を満たし、放射性ヨードの吸収を防ぎます。つまり、大量の正常なヨードを摂取することで、甲状腺が「満腹」になってしまい、正常なヨードであれ、放射性ヨードであれもう「一口も食べられない」ようになるだけのことです。その結果、体内に入った放射性ヨードは尿から排泄されてしまいます。ただ、これは大事なことなのでしっかり頭に入れておいて欲しいのですが、放射性ヨードは健康な甲状腺に対してのみ危険なのであって、白血病などの他のタイプの癌を起こすことはありません(<第7章>で、どのように女性の乳腺がヨードを取り込むかを述べましたが、放射性ヨードが乳腺に何らかの危険性をもたらすのかということも、それが乳癌を起こすのかということもわかっておりません)。 |
|
| 1986年4月26日に起きたチェルノブイリの原子力発電所の事故で、健康な甲状腺を持つ何百万もの人がきわめて高いレベルの放射性ヨードに被爆しました。事故の現場から30キロ以内のところに住んでいた人は放射性ヨードを吸い込み、また事故現場から30キロ以上離れた地域に住んでいた人は放射性ヨードを摂取したのです。その理由はまだよくわかっていませんが、これらの人達の誰にもヨウ化カリウムが配られることはなかったのです。現在、ベラールスやロシア、ウクライナの子供達の間では、甲状腺癌の発生率が20倍に増えているようです。例えば、ウクライナの研究の一つを挙げてみますと、1981年から1985年の間の0歳から14歳までの子供の甲状腺癌の新規症例数は全部で25例でした。しかし、1986年から1994年の間では、同じ年齢グループの甲状腺癌新規症例数は合計210例になっており、その発生ピークは1992年と1993年となっております。 |
| 子供の甲状腺は敏感である一方で、体内被爆した子供達が甲状腺癌の新規症例の内、相当数を占めているらしいということを頭に入れておくことが大切です。チェルノブイリの子供達の甲状腺癌全体の95%は乳頭状癌(<第6章>参照)です。これは北アメリカと同じ方法で治療されます。甲状腺全摘を行った後に、皮肉なことに放射性ヨードを使って治療します。 |
| これらの子供達のことを気にかける機関は、たくさんはありませんが、カナダのトロントにこの子供達を助けるための基金を募っている組織があります。同じように甲状腺の病気で苦しんでいる人を助けるために何ができるかということについて、詳しい情報が欲しい方は、この本の巻末に挙げておりますチェルノブイリの子供達のためのカナダ基金に連絡なさってください。衣類は特に有り難がられますが、もしその地域で甲状腺の病気に罹っている人を誰かご存知であれば、その組織から得た情報、あるいはこの本の内容を伝えてあげてください。できれば、翻訳してもらってください。この大惨事によって病気に罹り、恐怖に震えている家族や子供達を支援する組織は、現地にはほとんどないに等しいのです。 |
|
| ヨウ化カリウムは、甲状腺が放射性ヨードを吸収するのを防ぐため、甲状腺遮断剤として知られています。しかし、これは放射性ヨードしか防げません。ヨウ化カリウムは他の種類の放射能に対しては、それを防ぐ効果は全くないのです。事実、湾岸戦争が勃発した時に、原発のある地域に住む人達に大量のヨウ化カリウムが配られたということを薬剤師が報告しています。一部のケースでは、医師が処方し、それ以外のケースでは住民がヨウ化カリウムの錠剤を要求したということです。 |
| ただ、一般的に医師は「本当に必要」でない限り、甲状腺を守るためにヨウ化カリウムをあまり使いたがりません。効果があるのですから、ヨウ化カリウムは放射性ヨードに被爆する直前と被爆している最中に継続して投与されなくてはなりません。ただし、これは前もって事故が予想されているか、特定の事故が大気の流れを通じて突き止められ、そのことから被爆が予測されることがない限り、きわめて難しいことです。 |
| もう一つの実用的な問題があります。長期間ヨウ化カリウムを投与し続けるのはよくないということです。この主な理由は、ヨウ化カリウムの長期使用によっていくつか大きな副作用が出る可能性があるためです。副作用には様々なアレルギー反応や皮膚の発疹から甲状腺の障害(甲状腺機能亢進症のような)まで多岐にわたります。ヨウ化カリウムが引き起こす可能性のある甲状腺の病気は、特にバセドウ病や橋本病などの自己免疫疾患を持つ患者に使う際に起こりやすいのです。このようなケースでは、ヨウ化カリウムにより突然甲状腺機能低下症や機能亢進症が引き起こされる場合があります。妊婦では、ヨウ化カリウムにより胎児に甲状腺腫が生じることもあります<注釈:これは東京伊藤病院の百渓先生の研究より、心配のないことが分かっています>。 |
| 最後に、ヨウ化カリウムは甲状腺が手術で取ってしまった人やすでに甲状腺ホルモン剤を飲んでいる人には遮断剤としての効果がありません。しかし、このような状況では放射性ヨードを甲状腺が吸収しないので、放射性ヨードが問題となることはありません。 甲状腺がないか、機能していないからです。 |
|
| 放射性ヨードに被爆したと思う場合、私が甲状腺の自己検診(TSE)と呼んでいることを必ず行なってください。2ヶ月おきに鏡を見て、首のあたりに甲状腺腫あるいは異常なしこりやこぶがないかよく調べます。頭を後ろに反らせて甲状腺のあたりがよく見えるようにします。硬いしこりはきわめて疑わしいもので、特にそれが耳たぶの下や首の周辺部にある場合は注意が必要です。それから、首筋を含め首全体を触ってみます。もししこりが見付かった場合、癌の疑いを退けるために針穿刺吸引生検を行なってもらうようにします。甲状腺癌である可能性を示すそれ以外の徴候についての詳しいことは、<第5章>と<第6章>をご覧ください。TSEのやり方についての情報は、乳癌の自己検診の情報と同じようには見付からないはずです。これは私が作り出した新語ですが、甲状腺界に広がればよいと思っています<注釈:甲状腺の自己チェックは情報源/患者情報[001]を参考にしてください>。 |
|
| 過去30年の間に、世界中の様々な政府機関が大気中の放射性ヨードの量をモニターしてきました。長いこと、世界中で行われた核実験(いちばん最近のものは中国とフランスによって行われたものです)の結果として検知される放射性ヨード降下物のレベルは低いままでした。もし、重大な原発の問題が予想されるか、あるいは実際に起こった場合、当局は被爆する可能性のある人達に直ちにヨウ化カリウムを配布するように命じるでしょう。例えば、北アメリカではほとんどすべての原発に最新の安全装置と放射性ガスの放出を防ぐための効果的な炉心格納装置が備えられています。 |
| スリーマイル島の原発事故は北アメリカで起きたもっとも重大な事故です。しかし、その事故で放射性ヨードに被爆した集団の平均値は非常に小さいものでした。胸部X線で受ける放射線よりはるかに少なく、通常の診断用I-131取り込み試験の放射能の何千分の1かに過ぎません。これらの事実ならびに放射性ヨードの影響の可能性が小さいと思われたことから、アメリカとカナダの食品医薬品局はどちらも、州や県および地方自治体に救急用として配布する以外は、甲状腺遮断剤としてのヨウ化カリウムを放出することはしませんでした。 |
| 不注意な放射性ヨードへの被爆はもちろん避けるべきことですが、放射性ヨードは甲状腺疾患のある人にとってはまったく安全なものであることを覚えておく必要があります。1950年代から今まで、放射性ヨードを投与された人に対する注意深い追跡研究がいくつも行われており、今までのところ研究ではまったく安全であるとの結論が出ています。放射性ヨード治療を受けた甲状腺疾患患者は、健康で生産的な生活をおくり続けることができ、この治療で具合が悪くなったり、後遺症に悩まされることはないのです。 |
|
| [もどる]…|序|1|2|3|4|5|6|7|8|9|10|11|12|13| |
