| 甲状腺結節という言葉は文字どおり“かたまり”のことを意味しており、まめつぶからゴルフボール程の大きさのしこりのことを言います。結節とは、もっと臨床的な用語ですが、しこりという言葉を聞くとパニックになる人が多いため、医療界が甲状腺用語の中に入れることにしたものです。私達の社会のように、癌を非常に恐れる社会では、しこりという言葉は普通の人にとっては癌と同じ意味で、ちょうど満員の劇場の中で「火事だ!」という叫び声を聞いたようなものなのです。 |
| 甲状腺結節はかなり普通に見られるものです。女性の15人に1人、男性の60人に1人に甲状腺結節があります。別の言い方をすれば、約5から7%の人に甲状腺結節があるということです。それでも、これらの甲状腺結節のごく一部しか甲状腺癌にならないのです。事実、毎年すべての甲状腺疾患患者の約10%が甲状腺癌の診断を受けるに過ぎません<注釈:この記載はどう考えてもおかしい。甲状腺癌の頻度はこの後の文章で言っている如く少ないので、あまりにも多すぎます。甲状腺結節の5%が癌だと言われています>。すなわち、約100万人に25人しかいないというです。さらに、甲状腺癌と診断されても、95%は治療できます。では、これは何を意味しているのでしょうか。つまり、甲状腺結節は大体において癌でなく、そうであったとしても癌の治療は必ずといってよいほどうまくいくということです。しかし、甲状腺結節の検査でいちばん難しいのは、良性(癌性でない)か悪性(癌性)かを見分けることです。 |
| 単発性結節の検査 |
| 自分で、あるいは医師が甲状腺の上や周囲に単独のしこりを触れることがあります。しこりのかたさは様々ですが、通常は小さく、滑らかで、痛みがありません。結節は皮膚から出っ張っているため、しこりに自分で気づく人が多く、あるいは医師がいつも通りに診察を行っている間に気づくこともあります。医師が結節を見つけた場合、直ちに検査しようとするでしょう。そうすれば、たまたまそのしこりが悪性であった場合でも、できるだけ早く治療を始めることができるからです。したがって、自分でしこりに気づいたら、すぐに医師の診察を受けるようにしてください。 | ||
| 単発性結節には、普通次の3つの内どれか一つがあてはまります。液体が中にあるもの(嚢腫と呼ばれます)、のろまな異常細胞から出来ているもの(良性腫瘍または腺腫と呼ばれます)、そして活動性の高い異常な細胞から出来ているもの(腺癌と呼ばれます)です。それぞれについては、以下に詳しく説明します。 | ||
|
||
| このような活動性の高い、異常な細胞が体の他の部位にも脅威を与えるのです。 機会があれば、自分自身を大量生産し、体の他の場所へ、侵略、または転移します(転移という言葉は“侵略”という意味です)。そのため、これらの細胞をつぼみの内に摘み取っておかなければならないのです。一般的に、しこりがかたいほど悪性である可能性が高く、やわらかい、肉状のしこりは良性である傾向にあります。 |
||
| ■ |
|
|
| 診 断 |
| 甲状腺結節に対する対応は、この本の初版が出てからずいぶん変りました。これは細針生検(FNA、穿刺吸引細胞診とも言います)として知られている診断法によるものです。5年前に首にしこりを見つけて医師の診察室に足を踏み入れれば、切除生検を通じて、しこり全部の切除を受けたかもしれません。これは私自身の癌の診断に使われたちょっと嫌な方法です。あるいは、しこりの中に液体があるのか、充実性のものであるのかを調べるために超音波検査室に送られ、それから切除生検を受けたかもしれません。この手の検査は、今日ではほとんど必要ありません。 |
|
||
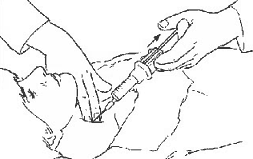
| FNAはわずか20分ですむ検査ですが、基本的に今日では甲状腺結節に対して、最初に行う検査となっています。これは、医師の診察室で受けることができ、血液検査用のサンプルを採るのと同じくらい簡単なものです【図5.1】。 | |||
| しこりのまわりの皮膚を消毒剤できれいに拭き、ここでFNAを行う前にその部位に局所麻酔をする医師もおります。しかし、患者の多くは局所麻酔を望みませんし、また必要もありません。針(血液を採る普通の針よりずっと細いものです)は、良好なサンプルを採取するために3~6回差し込む必要があります。その針で細胞と/または液体(それが嚢腫であれば液体です)を吸い出します。そして、その吸い出したものをしこりが良性か悪性かを見分けることができる病理学者の元へ送ります。FNAは5回の内4回は正確です。しこりが嚢腫である場合は、この処置で嚢腫から排液して嚢腫がつぶれてしまうことがあり、この処置を通じて問題が解決してしまいます。FNAの利点は、他の診断法をしのぐものです。費用が安くて、簡単で、早くでき、正確です。それに患者にかかる負担もはるかに少なくてすみます。研究では、FNAのおかげで甲状腺の手術が50%減ったことがわかりました。これは多くの人が“検査手術”を免れることができるということを意味しており、そのような検査のための手術は、かつては癌の疑いがある場合に、もっと頻繁に行われたのです。最終的な結果はというと、甲状腺癌の数は大して増えていない一方で(いずれにせよ北アメリカのことですが)、甲状腺癌の手術が必要なのはその半分に過ぎなかったのです。 | |||
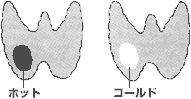
| 診断に疑問があったり、医師が何が起こっているかを示す組織を知りたい場合、おそらく甲状腺スキャンを受けるために紹介されるでしょう。これは“ホット”対“コールド”結節のところで述べております。 | |||
| 超音波も組織のチェックに使われることがありますが、これもFNAのおかげで甲状腺結節の検査にはあまり使われなくなりました。かつては、超音波検査で医師はそのしこりが中空(嚢腫の徴候です)であるか、充実性であるかを知ることができたので、役に立ったのです。しかし、今日では甲状腺結節の検査のために超音波検査を行っても大した情報は得られません。FNAをしようという申し出がない場合、FNAをして欲しいと頼むこともあるでしょうし、あるいは少なくともどうしてFNAを行おうとしないのか尋ねる場合もあるでしょう(たぶんそれだけの理由があるのです)。例えば、多くの医師はFNAを行うためのトレーニングを受けていませんし、その一方で、小さな市町村ではFNAで採取したサンプルの読み取りの訓練を受けた病理学者のスタッフがいないことも有り得ます。 |
| ■ |
|
||
| 穿刺針生検(または切除針生検)として知られているものは、FNAの“親”にあたります。言い換えれば、FNAがペンティナム型コンピューターだとすれば、穿刺針生検は386型ということです。まだ使えるし、ウィンドウズを作動させることもできますが、FNA程早く、効率がよくないというだけです。穿刺針生検は、FNAが利用できない場合に行われることになります。方法は、もっと大きな針が使われ、採取する甲状腺組織の量が多いことを除き、まったくFNAと同じです。これには局所麻酔が必要です。穿刺針生検は病院でも外来で行われ、FNAに比べてもう少し出血が多く、穿刺部位の内出血も多くなる可能性があります。 | |||
|
|||
|
|||
|
|||
| まず最初に、少量の放射性ヨードを投与され、その後帰宅します。翌日(12時間後)病院に戻り、そこで甲状腺の写真を画像装置で撮影します。甲状腺には十分放射性ヨードを取り込む時間があったはずです。これで、医師はしこりがどの程度疑わしいものであるかを甲状腺が吸収した放射性ヨードの量で知ることができます。もっと新しいテクネシウムと呼ばれるトレーサーが今では多くの病院で広く使われています。少量のテクネシウムを投与された後、2時間<注釈:普通は20分後に撮影します>待つだけでスキャンを受けられます。これは明らかにはるかに便利なトレーサーです。 | |||
| “ホット”結節は甲状腺内に生じた、機能性の甲状腺細胞でできたしこりのことです【図5.2】。したがって、内部の細胞はヨードを見分けるだけの知能を持っているため、このようなしこりは熱心にヨードを取り込みます。結節が機能しているか、ホットであれば、癌でない確率が高くなります。このようなケースで見られるしこりは、結節がいくつか集まって多結節性甲状腺腫(この後と<第2章>で述べております)を作っているか、孤立性の中毒性腺腫のどちらかです(前に述べております)。 |
|
||
| “コールド”結節は、ヨードを認識する知能がなく、したがってヨードを取り込めないもっと原始的な細胞でできています【図5.2】。そのため、コールド結節は癌である疑いが強く、またその可能性も高いのです。しかし、すべてのコールド結節の中で、実際に癌であるとはっきりするのは10%にしかすぎません。コールド結節とは単に結節を作っている細胞が異常で、原始的であるということを意味しています。しかし、それでもこれらの原始的細胞の活動性を確かめなければなりませんが、それは生検を通じてしかできません。スキャンでホット結節しか見つからない場合、医師はおそらく生検の必要を認めないでしょう。これは癌性の結節は決してホットではないからです。スキャンでコールド結節だけ、あるいはホットとコールド結節が混じって見られたら(このようなことは多結節性甲状腺腫によくあります)、コールド結節が悪性か良性かを調べるために、かならず生検が行われます。コールド結節は単に疑わしい結節ということを意味するもので、癌のことではありません。コールド結節が癌性であるかどうかを最終的に確かめることができるのは、生検のみです。 | |||
| 良性の甲状腺結節 |
| 腫瘍が良性であるか、悪性であるかの可能性は、病歴や年齢、性別で決まることが多いのです。高齢の人は、体が年齢を重ねるにつれて良性の結節を生じてくるのが普通です。自然の消耗がこれに大きく関係しています。同様に、成人女性であれば、結節が良性である可能性がはるかに高いのです。成人女性は一般的に、男性より体に保持している水分が多く、また脂肪も多いのです。これは、女性が月経や出産のために余分な脂肪を必要とするからです。そのために、良性のしこりが生じてくることが多く、特に乳房の周囲に多く見られます。さらに、高齢の女性では若い女性に比べ、甲状腺に良性の腫瘍を生じてくる可能性が高くなっています。それに加え、橋本病や多結節性甲状腺腫の家族歴があれば、そのしこりも良性である可能性が高いのです。 |
| 良性結節のもう一つの徴候は、甲状腺機能低下症か、あるいは甲状腺機能亢進症に罹っているかどうか、または実際に結節に加えて甲状腺腫が生じているのかどうかです。どちらか一方の症状(あるいは両方の症状、これは橋本病で時々そのようなことがあります)がある場合、その結節はおそらく良性であり、何らかの甲状腺疾患により生じたものである可能性が高いのです。例えば、甲状腺機能亢進症は中毒性甲状腺腺腫や多結節性甲状腺腫が原因で起こりますし、あるいは甲状腺炎で甲状腺にしこりができることが時々あります。 |
| もし、1個以上のしこりが見つかるか、甲状腺の残りの部分が大きくなっていたり、あるいは何らかのでこぼこがあるのであれば、普通、それは良性のしこりです。良性のしこりは、また肉質でやわらかい傾向があり、時には次の診察までの間にわずかにサイズが小さくなっていることがあります。事実、医師が最初にしこりを診察した時に、別に何も治療は行わず、ただ2週間後に再来院するように言うのが普通です。そうすれば、医師はしこりのサイズに変化がないかどうかを見ることができます(大体そうであることが多いのですが)。わずかに小さくなっている場合は、かならずといってよいほど良性であり、大きくなっている場合は、さらに癌の疑いが強くなります。 |
| 悪性の甲状腺結節 |
| ある種のグループに属する人は、他の人より悪性の結節が見つかる可能性が高くなります。例えば、子供や思春期の若者、そして男性に甲状腺の結節がある場合、統計学的にその結節が悪性である可能性が高いのです。 | ||
| 若い人(18歳から25歳)には、 普通良性の結節が生じてくることはありません。“これは間違いないことです”。結節ができるにはそれだけのわけがあるのが普通です。したがって、若い人に結節が見付かった場合は、悪性であるリスクが大きくなります。 | ||
| 同様に、男性にしこりが生じた場合、女性に生じたものより悪性の疑いが強いのです。男性は体の脂肪が女性より少なく、繰り返しますが、結節はやせた体型の人には出来にくい傾向があるのです。 | ||
| 最後に、過去に甲状腺領域のX線療法を受けたことのある人は、悪性の結節を生じてくる可能性が高くなります。信じようと信じまいと、1940年代から1950年代初期に、X線がにきびやアデノイド、そして扁桃腺炎のような様々な病気の治療に使われたのです。これは、<第6章>で詳しく述べることにします。 | ||
| ■ |
|
|
| 首にある単独のしこり<注釈:リンパ節の腫れのこと>に気付いたら、そのしこりが甲状腺からのものである可能性がきわめて高く、これは甲状腺癌であることを意味します。しかし、首のしこりがすべて甲状腺癌であるとは限らないことを頭に入れておくことが大事です。まず、首のしこりはきわめて普通に見られるもので、癌性のことはめったにありません。2番目に、もし癌性であることがわかった場合でも、甲状腺だけでなく、他の種類の癌から来ることもあります。どのようなものであれ、いきなり結論を出す前に、かならず医師に、首にあるしこりを全部調べて貰うようにしてください。 | ||
| 甲状腺癌のもっと末期の段階になると、ものを飲み込むのに困難を覚えたり、声のかすれに気付くかもしれません。これは、癌が発育し、甲状腺に近い喉や首の他の部分を圧迫していることを意味します。しかし、このようなことはめったに起こりません。それには癌が長いこと見付からず、治療されないままでなければならないからです。 | ||
| 多結節性甲状腺腫 |
| 甲状腺に2個以上のしこりがある時には、普通そのしこりは良性です。多結節性という言葉は、“たくさんの結節”という意味です。<第1章>で述べたように、甲状腺に多結節性甲状腺腫のしこりができた場合、甲状腺をまねて、その内にT3とT4-甲状腺ホルモン-の作り方も学びます。この結節は脳下垂体にはまったく気付かれません。反対にでしゃばりの結節はこのことを知っています。甲状腺への警告として、脳下垂体はTSHの分泌を止めてしまいます。そして、甲状腺はホルモンの生産を落とします。しかし、ものまね結節はコントロールのきかない量の甲状腺ホルモンを作り続けます。この結果、甲状腺は大きくなり、甲状腺機能亢進症となります。これが多結節性中毒性甲状腺腫として知られているものです。最初は、甲状腺腫と甲状腺機能亢進症のため、バセドウ病ではないかと思われるのですが、医師には触診で、甲状腺腫がこぶだらけであることがわかります。多結節性甲状腺腫は閉経後の女性に起こる傾向がありますが、バセドウ病は閉経前の女性に非常に多いのです。さらに、甲状腺性眼症は中毒性多結節形甲状腺腫では起こりません。したがって、年齢と合わせて、ある種の症状を欠いていることが、甲状腺腫の原因を強く指し示すものであることがよくあります。 |
| 多結節性甲状腺腫の診断が下れば、普通の場合、悪性結節である可能性を退けるため、甲状腺の生検が行われます。結節が活動し過ぎでなければ、甲状腺ホルモン剤を投与されることがありますが、これによって理論的に甲状腺が小さくなり、したがって結節も小さくなるということです。 |
| しかし、多結節性甲状腺腫が小さくならないこともよくあります。多くの研究で今、放射性ヨード療法の方が非中毒性多結節性甲状腺腫(甲状腺機能亢進症を起こさない多結節性甲状腺腫)を小さくする効果が高いことが明らかになってきています。このようなケースでは、甲状腺ホルモン剤は効き目がないようです。甲状腺腫が手におえなくなり(例えば気道を圧迫するようになるところまで大きくなり続けるような場合)、甲状腺ホルモン剤にも反応しない場合、問題を解決するために甲状腺を手術で取る必要があるかもしれません。その後、一生甲状腺ホルモン剤を飲み続けることになります。 |
| 甲状腺結節の旅 |
| 甲状腺結節を調べる過程を説明するいちばんよい方法は、いろいろなチェックポイントで頻繁に停車する汽車に乗っているところを自分で想像することです。最初に“しこり”が見つかった時に汽車に乗りこみ、旅が始まります。最初の停車駅は医師のところです。医師はしこりやその周辺部を丁寧に触診するでしょう。また、医師がしこりに似た甲状腺の腫れを起こすウィルス感染のはっきりした徴候を見出すかもしれませんし、あるいは甲状腺腫のような病気の徴候を見出すかもしれません。そして癌の疑いを退けたり、結節をもっと詳しく調べるようにするでしょう。この時点で、汽車を降りることもできるし、あるいは次の駅まで旅を続けることになる場合もあります。次の駅とは専門医のところです。甲状腺専門医または頭頚部外科の医師が検査を行うでしょう。専門医がこれ以上結節を調べる必要がないと言えば、ここで汽車を降りることができます。さらに詳しく調べる必要があれば、次の駅まで行くことになります。この駅は検査(血液検査、針生検、甲状腺スキャン)です。結果が良性と出れば、汽車を降りることができます。悪性であることがわかれば、汽車にそのまま乗って、様々な治療のチェックポイントを通過しながら終点まで行く必要があります。これが治療の成功です。そして、<第6章>でこのことについて詳しく述べることにします。悪性の結節、つまり甲状腺癌のことですが、その治療についてです。 |